Insulinresistenz – was ist das? Das metabolische Syndrom ist eine Insulinresistenz
Für unterschiedliche Menschen durch Variation Fähigkeit von Insulin gekennzeichnet Glukoseaufnahme zu stimulieren. Es ist wichtig zu wissen, dass eine Person, die eine normale Empfindlichkeit auf eine oder mehrere der Wirkungen der Verbindung und zur gleichen Zeit haben kann – einen absoluten Widerstand gegen die andere. Als nächstes analysieren wir das Konzept der „Insulinresistenz“: was es ist, wie es dargestellt ist. 
Überblick
Bevor mit dem Konzept der „Insulinresistenz“ zu tun, was es ist und welche Attribute der Fall ist, muss man sagen, dass diese Störung ist nicht ungewöhnlich. Mehr als 50% der Menschen mit Bluthochdruck leidet an dieser Erkrankung. Meistens Insulinresistenz (was es ist, wird nachstehend beschrieben) ist bei älteren Patienten gefunden. Aber in einigen Fällen ist es in der Kindheit entdeckt. Insulin-Resistenz-Syndrom wird oft nicht erkannt, bevor es beginnt nicht eine Verletzung von Stoffwechselprozessen zu zeigen. Diejenigen gefährdet sind Menschen mit Dyslipidämie oder gestörter Glukosetoleranz, Übergewicht, Bluthochdruck.
Insulinresistenz
Was ist das? Welche Funktionen hat die Verletzung? Metabolisches Syndrom der Insulinresistenz ist eine falsche Antwort des Organismus auf die Wirkung von einem der Verbindungen. Das Konzept ist anwendbar auf verschiedene biologische Wirkungen. Dies bezieht sich insbesondere auf den Einfluß von Insulin auf Protein und Lipidstoffwechsel, die Genexpression, die vaskulären endothelialen Funktion. Beeinträchtigte Reaktion führt zu einer Erhöhung der Blutkonzentration der Verbindung im Verhältnis zur Verfügung stehenden Volumen Glukose benötigt. Insulin-Resistenz-Syndrom – eine kombinierte Störung. Es geht um eine Änderung in der Glukosetoleranz, Typ-2-Diabetes, Dyslipidämie, Fettleibigkeit. „Syndrom X“ und beinhaltet auch die Fressbeständigkeit von Glukose (insulinabhängig). 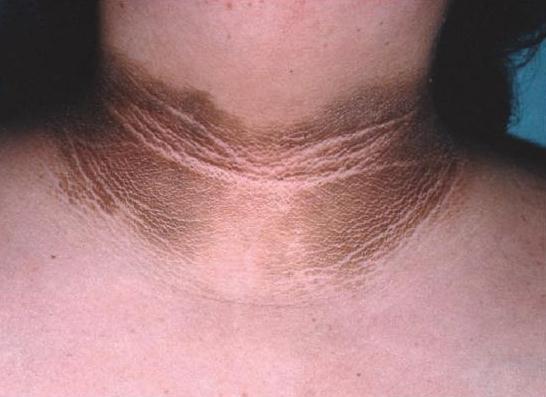
Development Mechanism
Voll seine Experten erforschen bisher gescheitert. Erkrankungen, die zur Entwicklung von Insulinresistenz führen auf folgenden Ebenen auftreten:
- Rezeptor. In diesem Fall wird der Zustand Affinität oder Abnahme der Anzahl von Rezeptoren gezeigt.
- Auf der Ebene des Glukosetransports. In diesem Fall ist die Abnahme der GLUT4-Moleküle detektiert.
- Pre-receptoral. In diesem Fall sprechen wir über die abnorme Insulin.
- Postreceptor. In diesem Fall gibt es eine Verletzung Phosphorylierung und Unterbrechung der Signalübertragung.
Anomalien der Insulin-Moleküle sind selten genug und haben keine klinische Bedeutung. Rezeptordichte kann bei Patienten, aufgrund der negativen Rückkopplung verringert werden. Es ist aufgrund Hyperinsulinämie. Oft haben die Patienten einen Rückgang der Rezeptorzahlen mäßig. In diesem Fall wird die Rückkopplungsstufe nicht ein Kriterium betrachtet, mit denen bestimmt wird, welcher Grad der Insulinresistenz hat. Die Ursachen der Erkrankung werden von Experten reduziert Verletzungen Übertragung an postreceptor. Durch Faktoren Ausfällen, insbesondere die folgenden:
- Rauchen.
- Erhöhte TNF-alpha Inhalte.
- Verringern Sie körperliche Aktivität.
- Zunehmende Konzentrationen von nicht-veresterten Fettsäuren.
- Alter.

Dies sind die wichtigsten Faktoren, die Insulinresistenz häufiger als andere auslösen können. Die Behandlung umfasst die Anwendung:
- Thiazid-Diuretika Gruppe.
- Beta-Blocker.
- Nicotinsäure.
- Kortikosteroide.
erhöhte Insulinresistenz
Auswirkungen auf den Glukosestoffwechsel tritt in Fettgewebe, Muskeln und Leber. Skelettmuskeln metabolisiert etwa 80% der Verbindung. Die Muskeln wirken in diesem Fall als eine wichtige Quelle für Insulin-Resistenz. Erfassung von Glukose in den Zellen wird mittels speziellem Transport GLUT4 Proteins durchgeführt. Wenn der Rezeptor durch Insulin aktiviert wird, löste eine Reihe von Phosphorylierungsreaktionen. Sie ergeben sich schließlich in die Translokation von GLUT4 an die Zellmembran aus dem Cytosol. Da Glukose in der Lage, in die Zelle einzudringen. Insulinresistenz (Rate wird nachstehend angegeben) durch eine Abnahme im Grad der Translokation von GLUT4 verursacht wird. Es wird Verringerung der Auslastung und die Glukoseaufnahme zur Kenntnis genommen. Zusammen mit diesem, außer Erleichterung Erfassung von Glucose in peripheren Geweben, wenn Hyperinsulinämie hepatische Glukoseproduktion unterdrückt wird. Bei Typ-2-Diabetes wird wieder aufgenommen.
Fettleibigkeit
Es ist mit Insulinresistenz kombiniert oft genug. Wenn Patientengewicht von mehr als 35-40% Empfindlichkeit sinkt um 40%. Das Hotel liegt in der Bauchdecke Fettgewebe hat eine höhere metabolische Aktivität als die, die unten befinden. Während medizinische Beobachtungen zeigten, dass eine verstärkte Freisetzung in die Pfortader Fettsäuren aus Bauchfasern Produktion von Leber Triglyceride provoziert. 
klinische Zeichen
Insulinresistenz, die Symptome, die mit Stoffwechselstörungen verbunden sind, kann vorteilhafterweise mit abdominaler Fettleibigkeit, Schwangerschafts-Diabetes, eine Familiengeschichte von Diabetes Typ 2, Dyslipidämie und Hypertension bei Patienten vermutet werden. Gefährdet und Frauen mit PCO-Syndrom (PCOS). Aufgrund der Tatsache, dass Fettleibigkeit als Marker für Insulinresistenz wirkt, ist es notwendig, die Natur zu bewerten, auf das sich die Verteilung des Fettgewebes ist. Die Lage kann ginekoidnomu werden – im unteren Teil des Körpers, oder humanoide Art – in der Vorderwand des Bauchfells. Accumulation in der oberen Hälfte des Körpers hat eine bedeutendere Prädiktor für Insulinresistenz, veränderter Glucosetoleranz und Diabetes, Fettleibigkeit, als die unteren Abschnitte. Um die Menge an Bauchfett Gewebe zu identifizieren kann die folgende Methode verwenden: das Verhältnis von Taillenumfang, Hüfteumfang und BMI zu bestimmen. Bei Raten von 0,8 für Frauen und 0,1 für Männer und einen BMI größer als 27 sind mit abdominalen Adipositas und Insulinresistenz diagnostiziert. Symptome Krankheit manifestiert sich nach außen. Insbesondere auf der Haut markiert faltig, raue hyperpigmentiert Bereiche. Meistens erscheinen sie in den Armen, Ellbogen, unter den Brüsten. Die Analyse der Insulinresistenz ist eine Berechnungsformel. HOMA-IR wird wie folgt berechnet: Nüchterninsulin (mU / L) x Nüchtern-Glukose (mmol / l). Das erhaltene Ergebnis wird durch 22,5 geteilt. Das wird Insulin-Resistenz-Index hat. Norma – <2,77. Wenn eine Abweichung in Richtung zunehmender Empfindlichkeit diagnostizierte Störung Gewebe werden. 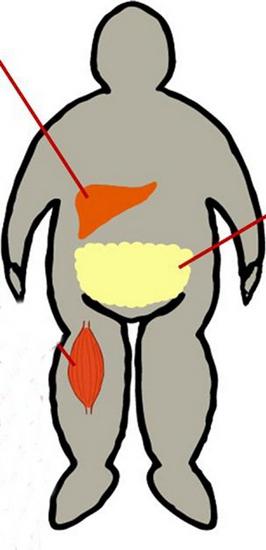
Störungen von anderen Systemen: Atherosklerose
Heute gibt es keine einzige Erklärung für den Mechanismus des Einflusses insulinorezistenotnosti die Niederlage des kardiovaskulären Systems. Es kann eine direkte Auswirkung auf die Atherogenese sein. Es wird durch die Fähigkeit von Insulin verursacht die Synthese von Lipiden und Komponenten der Proliferation von glatten Muskelzellen in der Gefäßwand zu stimulieren. Zusammen mit diesem kann durch Arteriosklerose Stoffwechselstörungen verursacht werden. Zum Beispiel kann es Hypertonie, Dyslipidämie, Veränderungen in der Glukosetoleranz sein. In der Pathogenese der Erkrankung ist von besonderer Bedeutung beeinträchtigte Funktion des vaskulären Endothel. Seine Aufgabe ist es, den Ton der Blutkanäle durch Sekretion von Neurotransmittern Vasodilatation und Vasokonstriktion zu halten. In dem Zustand , Regeln Insulin stimuliert die Relaxation der glatten Muskelfasern der Gefßwand durch Stickoxid-freisetz (2). Darüber hinaus seine Fähigkeit Endothel-abhängige Vasodilatation signifikant verändert bei Patienten mit Adipositas zu verbessern. Gleiches gilt für Patienten mit Insulinresistenz. Mikroangiopathie – Mit der Entwicklung des Scheiterns Koronararterie normale Reize zu reagieren und zu erweitern, können Sie über die erste Phase der Mikrozirkulationsstörungen sprechen. Dieser pathologische Zustand wird in der Mehrzahl der Patienten mit Diabetes (Diabetes mellitus) beobachtet.

Insulinresistenz kann Atherosklerose durch Störungen im Prozess der Fibrinolyse verursachen. PAI-1 (Plasminogenaktivator-Inhibitor) in hohen Konzentrationen in diabetischen Patienten und nicht-diabetischen fettleibigen. Synthese von PAI-1 stimuliert Proinsulin und Insulin. Das Niveau von Fibrinogen und anderen gerinnungsfördernde Faktoren ebenfalls erhöht.
Altered Glucosetoleranz und Diabetes Typ 2
Insulinresistenz ist ein Faktor vor der klinischen Manifestation von Diabetes. Für die Konzentration von Glukose Verringerung der Beta-Zellen in der Bauchspeicheldrüse erfüllen. Verringerung der Konzentration wird durch die Erhöhung der Produktion von Insulin, das wiederum führt zu einer relativen Hyperinsulinämie durchgeführt. Euglykämie kann so lange bei Patienten aufrechterhalten, wie die Beta-Zellen in der Lage sind, relativ hohe Mengen an Plasmainsulin zu halten, den Widerstand zu überwinden. Letztlich ist diese Fähigkeit verloren, und die Konzentration von Glukose deutlich erhöht. Ein Schlüsselfaktor, der für die Hyperglykämie auf nüchternen Magen auf einem Hintergrund von Typ-2-Diabetes, Insulinresistenz verantwortlich ist, ist die Leber. Gesunde Antwort ist Glukoseproduktion zu reduzieren. Wenn Insulinresistenz, wird die Antwort verloren. Als Ergebnis eines übermßigen Leberglucoseproduktion fortgesetzt, was zu Hyperglykämie Fasten. Mit dem Verlust der Fähigkeit von Beta-Zellen Insulin Hypersekretion bereitzustellen markiert den Übergang von Insulinresistenz mit Hyperinsulinämie zu veränderter Glukosetoleranz. Anschließend wird der Zustand in einen klinischen Diabetes und Hyperglykämie transformiert.
Hypertonie
Es gibt mehrere Mechanismen, die auf dem Hintergrund der Insulinresistenz zu seiner Entwicklung führen. Beobachtungen zeigen, dass die Schwächung der Vasodilatation und Vasokonstriktion Aktivierung Gefäßwiderstand beitragen. Insulin fördert die Nervenstimulation (Sympathikus) -Systems. Dies führt zu einem Anstieg der Plasma-Noradrenalin-Konzentration. Bei Patienten mit Insulinresistenz erhöhte Reaktion auf Angiotensin. Darüber hinaus können Anordnungen verletzt Vasodilatation werden. Die Regeln für staatliche Insulin stimuliert Entspannung der Gefäßmuskelwand. Vasodilatation in diesem Fall wird durch die Freisetzung / Generation von endothelialen Stickoxid vermittelt wird. Bei Patienten mit Insulinresistenz, wird die Endothelfunktion beeinträchtigt. Dadurch verringert sich die Vasodilatation um 40-50%. 
Dyslipidämie
Wenn Insulinresistenz gestört normale Ausgang Unterdrückung Fette freie Säuren nach aus dem Fettgewebe zu essen. Erhöhte Konzentration erzeugt ein Substrat für die verbesserte Synthese von Triglyceriden. Dies ist ein wichtiger Schritt in VLDL Produktion. Wenn Hyperinsulinämie Aktivität eines wichtigen Enzyms reduziert – Lipoprotein-Lipase. Zu den qualitativen Veränderungen in dem Hintergrundspektrum LDL-Typ-2-Diabetes und Insulinresistenz sollte erhöhten Grad der Oxidation von LDL-Partikel genannt werden. Mehr zu diesem Prozess anfällig sind glykierte Apolipoproteine betrachtet.
therapeutische Maßnahmen
Eine Erhöhung der Insulinempfindlichkeit kann auf verschiedene Weise erreicht werden. Von besonderer Bedeutung ist die Verringerung des Gewichts und der körperlichen Aktivität. Die Ernährung ist auch wichtig für die Menschen, die mit Insulinresistenz diagnostiziert. Ernährung trägt in wenigen Tagen zu einer Stabilisierung. Erhöhen Sie die Empfindlichkeit mehr wird die Gewichtsabnahme fördern. Für Menschen mit einer bestimmten Insulinresistenz, besteht die Behandlung aus mehreren Stufen. Stabilisierung der Ernährung und körperliche Aktivität gilt als die erste Behandlungsstufe sein. Für Menschen, die Insulin identifiziert haben, sollte die Ernährung kalorienarm sein. Eine moderate Abnahme des Körpergewichts (5-10 kg) hilft oft die Kontrolle von Glukosespiegel zu verbessern. Kalorien 80-90% zwischen Kohlenhydraten und Fett, 10-20% aus Proteinen verteilt.
Medikamente
Bedeutet „Metamorfin“ bezieht sich auf eine Gruppe von Arzneimitteln, Biguanid. Das Medikament verbessert die periphere und hepatische Insulinempfindlichkeit. In diesem Fall bedeutet dies keine Auswirkungen auf ihre Sekretion. In Abwesenheit von Insulin-Präparate „Metamorfin“ unwirksam. Bedeutet „Troglitazon“ ist das erste Medikament tiazolidinedionov Gruppe, die in den USA verwendet werden darf. Das Medikament erhöht den Transport von Glukose. Dies ist wahrscheinlich durch die Aktivierung von PPAR-gamma-Rezeptor verursacht. Und dadurch GLUT4-Expression verstärkt, was zu einer Erhöhung der Insulin-stimulierte Glucoseerfassung wiederum führt. Für Patienten, die eine Insulinresistenz haben, kann die Behandlung verabreicht und kombiniert werden. Die obigen Mittel können miteinander zur Herstellung von mit einem Sulfonylharnstoff, und manchmal in Kombination verwendet werden , um eine synergistische Wirkung auf die Plasma – Glukose und anderen Störungen. Das Medikament „Metamorfin“ in Kombination mit einem Sulfonylharnstoff erhöht die Sekretion und die Insulinempfindlichkeit. In diesem Fall verringern Zuckerspiegel nach den Mahlzeiten und auf nüchternen Magen. Patienten, die die Kombinationsbehandlung, häufige Manifestationen von Hypoglykämie zugewiesen wurden.